Zentrum für Präventivmedizin &
Leistungsdiagnostik Lingen ZPL
Grundvoraussetzung für das Training ist die Fähigkeit der körperlichen Anpassung, das heißt die Fähigkeit, auf Reize zu reagieren und durch Veränderung die Leistungsfähigkeit zu verbessern.
Dazu ist es notwendig, bestehende "Gleichgewichte" durch Reize (z. B. vermehrte Muskelarbeit) zu stören und so Anpassung auf einer höheren, verbesserten Ebene zu erlangen. Unser Körper ist dann in der Lage, entsprechende Veränderungen in unseren Organen und Stoffwechselprozessen zu erreichen, z. B.:
Mit Hilfe der Spiroergometrie sind wir in der Lage, unter zunehmender Belastung Einblicke in diese Systeme zu erlangen; dies wird erreicht durch die Messung folgender Werte:
Die ermittelten Daten werden von uns analysiert, mit dem Ergebnis, dass auf dieser Grundlage ein Leistungsbild (Ist-Zustand) erstellt wird und dann ein individuelles Trainingsprogramm (entsprechend unserer Trainingsempfehlung Rekom, GA1, GA1-2, GA2 sowie WA) speziell entwickelt werden kann.
So kann ausgehend vom Ist-Zustand und abgeleitet vom Trainingsziel exakt bestimmt werden, in welchem Trainingsbereich, wie oft und wie lange trainiert werden sollte, um die notwendigen Anpassungen in den Organen und Stoffwechselprozessen zu erreichen.
Unsere Trainingsempfehlungen sind so konzipiert, dass klare Vorgaben in den Trainingsbereichen vorgegeben werden, um eine Maximierung der Leistungsfähigkeit zu erlangen.
Grundlage sind die Schwellenkonzepte, die abbilden, in welchen Trainingsbereichen das erwünschte Ziel optimal erreicht wird.
Die einzelnen Trainingsbereiche werden je nach Sportdisziplin (Triathlon, Laufen, Radsport, Schwimmen) zwar unterschiedlich bezeichnet, meinen aber im Wesentlichen das Gleiche.

Grundlage dieser Trainingsbereiche sind die im Körper ablaufenden Stoffwechselvorgänge (Energiebereitstellung). Hier verfügt der Körper über verschiedene Alternativen. Schnelle Energiebereitstellung durch Kohlehydratabbau ohne Sauerstoff.
Vorteil: --> Schnell und viel Energie, jedoch nur für kurzzeitige Belastung von 10-90 Sekunden.
Bei geringer Intensität dann Stoffwechselwege unter Sauerstoffverbrauch, hier wiederum Kohlehydrate und Fette.
Vorteil --> Die Belastung kann lange aufrecht erhalten werden. Jedoch bei niedriger Intensität.
Ein Sportler, ob Radfahrer, Läufer oder Schwimmer, muss deshalb alle Leistungsbereiche in seiner Trainingsplanung berücksichtigen. Er braucht große aerobe Leistungsfähigkeit (Grundlagen Ausdauer), darüber hinaus jedoch auch die Fähigkeiten aus dem aeroben/anaeroben Übergangsbereich (zum Beispiel bei Bergetappen, beim Zeitfahren, 5- und 10-Tausend-Meterläufen) sowie die anaerobe Leistungsfähigkeit (wie zum Beispiel bei Sprints).
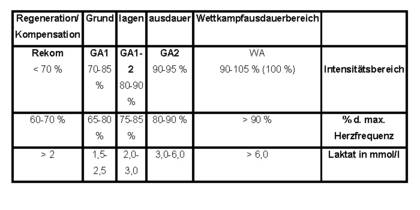
Diese Bereiche finden Berücksichtigung in unseren Laktat-Leistungskurven. Hier ist der erste Bereich der Rekom-Bereich. Eine Trainingsform ist lockeres Laufen, regenerativer Dauerlauf. Die Energiequelle ist der aerobe Stoffwechsel. Der Puls sollte unter 70 % der maximalen Herzfrequenz, unter 60 % der anaeroben Schwelle und unter 1,5 Laktat sein.
Der Trainingsanteil sollte ca. 20 % betragen.
Der Grundlagenausdauerbereich I (der ruhige Dauerlauf) zeichnet sich durch aeroben Fett- und Kohlehydratstoffwechsel aus. Der Puls sollte ca. 70 bis 80 % der maximalen Herzfrequenz, 70 % der IAS und 1,5-2,5 Laktat betragen. Der Anteil des Trainings zwischen 50 und 60 %.
Der GA 1-2-Bereich (aerobe Tempodauerläufe) zeichnet sich durch aeroben Kohlehydrat- und Fettstoffwechsel aus. Pulsfrequenz 80 bis 90 % der maximalen Herzfrequenz, 80-85 % der IAS, und 2,5-4 Laktat (Anteil je nach Zielsetzung zwischen 10 und 30 %).
Der GA II (Intervalltraining) zeichnet sich durch anaeroben Kohlenhydratstoffwechsel aus. Pulsfrequenz mehr als 90 % der maximalen Herzfrequenz, über 4 Laktat. Anteil des Trainings 5 bis 10 %, jedoch nur für Wettkämpfer.
Durch die Spiroergometrie kann zusätzlich die maximale Sauerstoffaufnahme als weiterer Parameter zur Festlegung der einzelnen Trainingsbereiche eingesetzt werden.
Die im Leistungstest erhobenen Werte für Herzfrequenz, Watt, maximale Sauerstoffaufnahme, Laktatwerte dienen dann dazu, individuell die einzelnen Trainingsbereiche zu bestimmen und auf dieser Grundlage maßgeschneiderte Trainingsempfehlungen auszuarbeiten.
Zur Beurteilung der individuellen körperlichen Ausbelastung stehen mehrere Kriterien zur Verfügung. Am zuverlässigsten ist das Erreichen der individuellen maximalen Sauerstoffaufnahme pro Minute (VO2 max) im Sinne des levelling-off-Phänomens. Dieser Bereich wird jedoch in Abhängigkeit von der Belastungsform nicht regelmäßig erreicht, so dass weitere Kriterien zur Anwendung kommen:
Transportierte Menge O2 in ml pro Herzschlag. Die Normwerte betragen überschlagsmäßig bei Frauen ca. 10 ml /Herzschlag, bei Männern ca. 15 ml/Herzschlag, bei Sportlern über 20 ml O2 pro Herzschlag. Bei der Beurteilung des O2-Pulses im Rahmen der Spiroergometrie ist auch die Beurteilung der Kurvenform notwendig. Eine Plateauausbildung des O2-Pulses unterhalb des Normwertniveaus ist als Hinweis auf eine kardiale oder pulmonale Erkrankung zu werten.
Unter Berücksichtigung der Ausbelastungskriterien (220 minus Lebensalter bei Gesunden, 200 minus Lebensalter bei Erkrankten) sollte bei kardialer Ausbelastung die Herzfrequenzreserve <10 Schläge/min. betragen. Eine erhöhte Herzfrequenzreserve findet sich bei vorzeitigem Belastungsabbruch, bei Therapie mit Beta-Blockern, bei peripherer oder pulmonaler Limitation.
Der früher übliche Atemgrenzwert wird heute durch die Bezeichnung MVV (maximal voluntary ventilation) ersetzt. Dies ist ein individueller Sollwert, der aus der Ruhe-Spirometrie ermittelt wird (MVV=FEV1x35).
Bei der Atemreserve handelt es sich um die Differenz zwischen maximal möglicher Ventilation (MVV) und der im Rahmen der Belastung erreichten Ventilation (VE max.). Da im Rahmen einer Belastung die Ventilation in der Regel nicht leistungsbegrenzend ist, sollte zum Ende der Belastung eine hohe Atemreserve vorhanden sein von über 15 l/min oder mehr als 20 % des individuellen maximalen Sollwertes (MVV).
Der kollektive Sollwert der im Rahmen einer Belastung zu erwartenden maximalen Sauerstoffaufnahme (VO2 Soll) lässt sich als Absolutwert oder bezogen auf das Körpergewicht formelmäßig wie folgt abschätzen:
VO2 (Soll) | = (Größe in cm minus Alter in Jahren) x 20 (Männer) |
= (Größe in cm minus Alter in Jahren) x 14 (Frauen |
Die Sauerstoffaufnahme folgt der Belastung in der Regel bis zur anaeroben Schwelle linear mit 10 ml O2/min/Watt. Die am Ende der Belastung üblicherweise erreichte O2-Aufnahme wird als VO2 peak bezeichnet und zur Beurteilung des Leistungsniveaus in Relation zum kollektiven Sollwert VO2 (Soll) gesetzt. In seltenen Fällen ist es bei guter Leistungsfähigkeit und Motivation möglich, die Belastung über diesen Punkt hinaus zu steigern, ohne dass die O2-Aufnahme in entsprechendem Umfang zunimmt. Es kommt zur Ausbildung eines Plateaus der O2-Aufnahme (leveling-off-Phänomen). Die am Ende des Plateaus bei Belastungsabbruch messbare O2-Aufnahme wird als VO2-max bezeichnet.
Die an der ventilatorisch bestimmten anaeroben Schwelle gemessene VO2-Aufnahme wird als VO2-AT bezeichnet. Normalerweise beträgt diese 60 % der Soll-VO2. Gute Sportler erreichen an der anaeroben Schwelle durchaus 80 % der Soll-VO2. Die VO2 an der AT ist von der Kooperation unabhängig. Eine Leistung mit einer VO2 an der AT unter 40 % der VO2 (Soll) ist ein krankhafter Befund.
Auch die im Rahmen der Belastung maximal gemessene VO2 lässt sich in Relation zum kollektiven Sollwert setzen. Ein Bereich >85 % ist normal, 85 bis 70 % bedeutet eine leicht eingeschränkte Leistungsfähigkeit, 70 bis 50 % bedeutet eine mittelgradig eingeschränkte Leistungsfähigkeit und VO2 peak bzw. max. unter 50 % der VO2 (Soll) bedeutet eine schwergradige Einschränkung der kardiopulmonalen Leistungsfähigkeit.
Die maximale O2-Aufnahme ist durch Training um ca. 25 % steigerbar, insgesamt ist jedoch die maximal mögliche O2-Aufnahme und damit auch die maximal mögliche kardiopulmonale Leistungsfähigkeit genetisch determiniert und folgt in der Gesamtbevölkerung einer Gaußschen Nomalverteilungskurve. Im Altersgang nimmt die maximale O2-Aufnahme ab.
Ein Training der maximalen O2-Aufnahme erfordert stets höhere Trainingsreize als die Entwicklung der submaximalen aeroben Leistungsbereiche und gelingt in der Regel bei einem Laktatwert von ca. 6 mmol/l.
Das Training der aeroben Leistungsfähigkeit auf submaximaler Belastungsstufe (Laktatwert ca. 2 mmol/l) und bei maximaler O2-Aufnahme sind die wesentlichen Voraussetzungen optimaler Ausdauerleistungen. Spitzenleistungen in den Ausdauersportarten können bei Männern nur mit einer maximalen VO2 ab 80 ml/kg KG/min und bei Frauen ab 70 ml/kg KG/min erreicht werden.
Auf zellulärer Ebene führt adäquates Training im VO2-max-Bereich zur Enzymaktivitätszunahme im mitochondrialen Bereich der langsam kontrahierenden Muskelfasern.
Aerober/anaerober Übergangsbereich:
Betrachtet man die unterschiedlichen Schwellenkonzepte, kommt man zu dem Ergebnis, dass es sich nahezu ausschließlich um zwei verschiedene Punkte handelt: Die aerobe Schwelle sowie die indviduelle anaerobe Schwelle = IAS. Von Prof. Dr. Kindermann und anderen wurde das Konzept des aeroben/anaeroben Übergangs entwickelt. Dieser Bereich geht von der aeroben bis zur anaeroben Schwelle und bezeichnet den Übergang von nahezu rein aerobem Metabolismus zu einem vermehrt anaeroben Stoffwechsel mit kontinuierlichem Laktatanstieg, d. h. zunehmende Energiegewinnung ohne Sauerstoff.
Die aerobe Schwelle wird als der erste Anstieg der Blutlaktatkonzentration über dem Ruhewert bezeichnet. Die aerobe Schwelle liegt je nach Leistungsstand zwischen 40 und 60 % von VO2 max.
Die obere Schwelle des aeroben/anaeroben Übergangs bildet die anaerobe Schwelle (IAS). Diese ist definiert als das maximale Blutlaktat-Steady-State (Mass. Lass.). Also die Intensität, bei der Laktatproduktion und Laktatelimination noch im Gleichgewicht stehen.
Die anaerobe Schwelle liegt im Allgemeinen in einem Bereich von 70 bis 80 % der VO2 max.
Die verschieden in der Literatur bestehenden Schwellenkonzepte des aerob-anaeroben Übergangsbereiches sind nur bedingt vergleichbar.
Zu beachten sind insbesondere folgende Punkte:
Eine Übersicht über die verschiedenen Schwellenkonzepte und die Terminologie gibt folgende Tabelle:
Bezeichnung | Abkürzung | Konzept | Anmerkung |
Anaerobic (Lactate) treshold | LT | Basiskonzept nach Wassermann; erster messbarer Anstieg der Blutlaktatkonzentration bei körperlicher Belastung, gleichzeitig erster Anstieg der nicht metabolischen CO2-Produktion; entspricht in der Regel der spiroergometrisch bestimmten VAT 1 mit definitivem Anstieg des EQO2 | Anhand der Blutlaktat-Konzentration methodisch schwer messbar; vergleichsweise geringe Reliabilität bezüglich der Leistung |
Maximaler Laktat-Steady-State | MaxLASS | Höchste Leistung mit noch stabiler Laktatkonzentration über eine Dauer von z. B. 30 Minuten | Referenzgröße für AAS; keine physiologisch eindeutige Definition; prognostische Bedeutung für die tatsächliche Leistungsfähigkeit unklar |
Anaerobe Schwelle | AT, AAS | Leistung bei einer fix vorgegebenenBlutlaktatkonzentration (i. d. R. 4 mmol/l); entspricht in der Regel dem RC-Punkt mit Anstieg des EQCO2 in der Spiroergometrie | Methodisch robust, allerdings geringerer prognostischer Wert für die tatsächliche Ausdauer-Leistungsfähigkeit unklar |
Ventilatorische anaerobe Schwelle (entspricht einem Laktatwert von ca. 2 mmol/l) | VAT 1 | Ventilatorische Antwort auf vermehrt anfallende Säuren im kompensierten Stadium | Nur per Atemgasanalyse bestimmbar |
Respiratorischer Kompensationspunkt | RCP, VAT 2 | Beginn einer überproportionalen Hyperventilation durch die zunehmende metabolische Azidose; entspricht in der Regel der 4mmol Laktatschwelle bzw. der IAS | Nur per Atemgasanalyse bestimmbar; wenige Vergleichsdaten |
Individuelle anaerobe Schwelle (Laktat 3-6 mmol/l) | IAS/IAT | Berücksichtigung der Laktat-Metabolisation nach Belastungsabbruch | Laktatspiegelmessung nach Belastung notwendig |
Individuelle anaerobe Schwelle (Laktat 3-6 mmol/l) | IAS nach Dickhuth | Nettoanstieg der Laktatkonzentration um eine Konstante (z. B. 1,5 mmol/l) | Robustes Verfahren, viele Vergleichsdaten |
Im Rahmen der Spiroergometrie werden Atemzug für Atemzug (breath by breath) die O2-Aufnahme, die CO2-Abgabe, das Atemminutenvolumen und die geleistete Arbeit in Watt sowie die Herzfrequenz gemessen. Aus den gemessenen Parametern lassen sich zahlreiche sekundäre Parameter errechnen durch sinnvolle Aufbereitung in der 9-Felder-Grafik nach Wassermann. So gelangt man zu Aussagen über die kardiopulmonale Leistungsfähigkeit.
In der Spiroergometrie wird das komplexe Zusammenspiel kardiozirkulatorischer, ventilatorischer und metabolischer Parameter abgebildet. Damit liefert die Spiroergometrie wesentlich weiterführende Daten als konventionelle Belastungsuntersuchungsverfahren. Die Untersuchungsmethode kann zur Beantwortung einer Reihe von klinischen Fragestellungen, aber auch im Bereich der Leistungsdiagnostik vom Breitensport bis zum Hochleistungssport eingesetzt werden. Die relevante Größe ist die maximale Sauerstoffaufnahme in ml/Körpergewicht pro Minute, welche auch den Vergleich der Leistungsfähigkeit bei verschiedenen Ergometrieformen ermöglicht. Die Beurteilung der Messergebnisse erfolgt in Relation zu individuellen und kollektiven Sollwerten.
Bei Beanspruchung der Muskulatur im Rahmen körperlicher Arbeit erfolgt die Energiebereitstellung zunächst durch energiereiche Phosphate, die den ATP-Bedarf jedoch nur für ca. 10 bis 12 Sekunden decken können. Im zweiten Schritt erfolgt die ATP-Bereitstellung durch oxidative Phosphorylierung, in deren Rahmen das aus dem Abbau von Glykose entstehende Pyruvat im Krebszyklus unter Einbezug von O2 abgebaut wird. In Abhängigkeit von der individuellen Ausdauerleistungsfähigkeit ist jedoch die oxidative Kapazität des Krebszyklus begrenzt, so dass bei weiter zunehmender Belastung Pyruvat vermehrt in Laktat umgewandelt wird (anaerobe Glukolyse). Der erste messbare Laktatanstieg wird als anaerobic treshold (LT) bezeichnet. Im weiteren Verlauf bleibt das Verhältnis von Laktatbildung zu Laktatabbau noch ausgewogen (steady-state), erst nach Überschreitung des maximalen Laktat-steady-states (MaxLASS) kommt es zu einem progredienten Laktatanstieg mit Ausbildung einer zunehmenden metabolischen Azidose.
Bei gezieltem Training im Bereich des aerob-anaeroben Übergangs lässt sich die Ausdauerleistungsfähigkeit steigern, d. h., die aerobe Stoffwechselkapazität mit der Möglichkeit der Mitochondrien (molekulare Kraftwerke auf Zellniveau) im Rahmen des Krebszyklusses Pyruvat unter Zuhilfenahme von Sauerstoff in energiereiche Phosphate umzuwandeln nimmt zu. Umgekehrt kann Überanstrengung bzw. falsches Training, wie bei Amateursportlern häufig zu beobachten, durch Ausbildung zu hoher Laktatwerte die Leistungsfähigkeit der betroffenen Muskelabschnitte einschränken. Das Training wird ineffizient.
MET beschreibt den Energieumsatz in Ruhe (3,5 bis 5 ml VO2/min/kg-KG. 3 MET unter Belastung bedeuten z. B. das 3-fache des Energieumsatzes in Ruhe. Mit Hilfe des metabolischen Äquivalents wird eine Vergleichbarkeit verschiedener Belastungsformen möglich.
Ausdauer ist definiert als Fähigkeit, eine Belastung über einen möglichst langen Zeitraum ohne Ermüdung auszuhalten mit der Fähigkeit, sich anschließend rasch wieder zu erholen. Man kann die Ausdauerfähigkeit unterteilen in die aerobe Ausdauer (oxidative Metabolisierung, Fettverbrennung) und in die anaerobe Ausdauer (Glykolyse, Laktatbindung) sowie in Kurzzeitausdauer (45 sec bis 2 min), Mittelzeitausdauer (2-8 min) und Langzeitausdauer (>8 min).
Skala zur Beurteilung des subjektiven Belastungsempfindens im Rahmen der Spiroergometrie.
Die Muskelfaserzusammensetzung ist je nach Muskelgruppe unterschiedlich und individuell genetisch determiniert. Es werden mehrere Gruppen mit unterschiedlichen biochemischen Eigenschaften unterschieden.
Untergruppen IIa und IIb:
Für IIa gilt im Vergleich zu IIb: hohe aerobe Kapazität, langsame Ermüdung, schnelle Erholung, hohe Kontraktionsgeschwindigkeit
Daneben gibt es eine Intermediärgruppe IIc, die sich sowohl in Typ-I- als auch in Typ-II-Fasern umwandeln kann.
Beim Ausdauertraining kommt es zu einer Verschiebung von Typ-IIb- zu Typ-IIa-Fasern. Jeder Muskel setzt sich aus unterschiedlichen Fasertypen zusammen.
Nach neueren Studien der Jahre 2000 bis 2006 sind folgende Postulate aufzustellen:
Werden diese Punkte nicht optimal bestimmt und in Relation gesetzt sowie professionell ausgewertet, droht eine Schädigung bzw. Fehldosierung von Sport bzw. Bewegungstherapie.
Um diese Variablen optimal zu klären und ein Therapieregime zu entwickeln. stellt die Spiroergometrie in Verbindung mit der Laktatmessung die geeignetste, das heiß umfassendste und genaueste Methode dar. Sie ist unabdingbar für bereits erkrankte Menschen, die sich der Bewegungstherapie unterziehen möchten, aber auch für Gesunde, die die oben genannten Ziele erreichen möchten. Es gibt keine ähnlich valide und praktizierbare Methode, um den oben genannten Zielen wissenschaftlich exakt näher zu kommen.
Die Spiroergometrie mit Laktatmessung ist auch notwendig, um Leistungsreserven und Grenzen aufzudecken und exakte Maßnahmen zur Verbesserung einzuleiten. Besonders gilt dies im Leistungssport. Hochleistung in heutigen Bereichen ist unabdingbar an diese Untersuchungsmethoden gebunden.
Wir messen:
Die ärztliche Auswertung und Interpretation ermöglicht dann, die oben genannten Maßnahmen zu entwickeln.
Hiermit wird die Bewegungstherapie bzw. der Ausdauersport zu einem mächtigen und wirksamen Instrument, um dem Ziel eines gesunden, lebenswerten, langen und glücklichen Lebens näher zu kommen, und/oder Leistung und Hochleistung zu erbringen sowie Risiken zu erkennen und zu vemeiden.
(Ermittlung des 10-Jahres-Herzinfarktrisikos anhand der PROCAM-Studie)
Das Institut für Arterioskleroseforschung an der Universität Münster unter Leitung von Prof. Dr. med. G. Assmann hat den international anerkannten PROCAM-Score entwickelt, mit dessen Hilfe das individuelle Herzinfarktrisiko bzw. das Risiko an einer koronaren Herzkrankheit zu versterben für die nächsten 10 Jahre bei ansonsten beschwerdefreien Personen zwischen 35 und 65 Jahren berechnet werden kann.
Der PROCAM-Score bewertet insgesamt 10 Risikofaktoren: Alter, Voliegen eines Diabetes mellitus, Zigarettenkonsum, LDL-Cholesterin, HDL-Cholesterin, Neutralfette, Nüchternblutzuckerspiegel, Einnahme blutdrucksenkender Medikamente, systolischer Blutdruck, gehäuftes Auftreten von Herzkranzgefäßerkrankungen in der Familie.
Im Rahmen der PROCAM-Studie (Prospective Cardiovascular Münster Study), die zur Entwickelung des gleichnamigen Scores führte, wurden seit 1978 mehr als 40.000 Arbeitnehmer aus Betrieben und Behörden in Nordrhein-Westfalen untersucht und seitdem ständig nachbeobachtet.
Die Studie zeigt, daß Risikofaktoren synergistisch wirken und somit nicht isoliert betrachtet werden dürfen, sondern erst eine Beurteilung aller relevanten Risikofaktoren des multifaktoriellen Krankheitsbildes KHK (Koronare Herz-Krankheit) kann zur Beurteilung des individuellen Herzinfarktrisikos führen.
Personen mit schon eingetretenen Folgeerkrankungen der Atherosklerose (Herzinfarkt; Schlaganfall, TIA, Angina pectoris, Zustand nach Bypassoperation oder Stentimplantation) gelten als Hochrisikopatienten, eine Berechnung ds Procam-Scores ist hier nicht mehr erforderlich. Der Procam-Score ist deshalb nur auf asymptomatische Patienten anzuwenden.
Jenseits des 65. Lebensjahres kann das Risiko nur näherungsweise geschätzt werden, eine genaue Auswertung mit Score ist nicht möglich.
Die Auswertung folgt dem Ampelschema:
grün: geringes Herzinfarktrisiko
gelb: moderates Herzinfarktrisiko; es wird empfohlen, das Risiko alle 2-5 Jahre erneut überprüfen zu lassen
rot: deutlich erhöhtes Herzinfarktrisiko; eine gezielte Behandlung sowie eine Kontrolle der Risikofaktoren alle 3-6 Monate ist erforderlich
Die Werte werden statistisch aufbereitet und können Ihnen im Verlauf als Graphik zur Verfügung gestellt werden. Der ermittelte Score ist Grundlage einer individuellen Beratung zur Gesundheitsvorsorge. So läßt sich z.B. durch eine Therapiesimulation die durch Behandlung einzelner Risikofaktoren erreichbare Minderung des Herzinfarktrisikos abschätzen.
UKK steht für Urho Kaleka Kekkonen, den Gründer des UKK Institutes in Tampere, Finnland.
In diesem einfach auf unserem Laufband durchzuführenden Test wird näherungsweise die maximale Sauerstoffaufnahme (VO2max) und damit Ihr Fitnesszustand bestimmt. Der Test ist grundsätzlich für körperlich Gesunde im Alter zwischen 20 und 65 Jahren geeignet.
Alles was Sie benötigen, sind Sport-oder Wanderschuhe und Sportbekleidung. Im Rahmen des Testes müssen Sie eine Distanz von 2km auf unserem Laufband so schnell wie möglich gehen (nicht laufen). Das Gehtempo sollte mindestens so hoch sein, dass die Herzfrequenz 80% der maximalen Herzfrequenz (220-Lebensalter) beträgt.
Nach Abschluß der Distanz werden die benötigte Testzeit sowie die mit einer Pulsuhr gemessene Herzfrequenz registriert. Unter Berücksichtigung von Alter, Körpergröße und Körpergewicht berechnet der Computer Ihren individuellen Fitnessindex im Vergleich zur Normalbevölkerung.
Basis ist der Wert 100 als Durchschnitt. Ein Wert von 70 wäre stark unterdurchschnittlich, ein Wert von 110 dagegen überdurchschnittlich.
Häufig treten Herzrhythmusstörungen oder Symptome wie Schwindel oder Benommenheit in Situationen auf, in denen keine EKG-Registierung erfolgen kann.
Auch sogenannte Langzeit-EKG-Registrierungen führen häufig nicht zum gewünschten Erfolg, weil die Beschwerden außerhalb der Registrierungsdauer des Langzeit-EKG auftreten.
Mit Hilfe von sogenannten Event-Recordern oder Tele-EKG´s kann Abhilfe geschaffen werden. Tele-EKG´s sind einfach zu bedienende, scheckkartengroße Geräte, mit denen der Patient selber zu jeder Zeit und an jedem Ort eine Registrierung seines Herzryhthmus vornehmen kann, ohne daß eine lästige Verkabelung mit Elektroden wie beim L-EKG notwendig ist. Die Recorder werden in der Regel für eine Woche oder auch länger ausgeliehen, so daß eine vielfach höhrere Wahrscheinlichkeit besteht, mögliche Rhythmusörungen zu dokumentieren als beim normalen L-EKG.
Seltene Symptome könne so schneller diagnostiziert werden. Die Daten des Tele-EKG´s werden per Telefon an eine zentrale Auswertungsstelle übersandt, die dem betreuenden Arzt umgehend die Registrierungen als EKG-Ausdruck zufaxt.
Tele-EKG-Registrierungen sind somit besonders zu empfehlen bei Personen mit Symptomen wie Herzrasen, Schwindel, Herzstolpern, bei denen bisher noch keine Korrelation zwischen den Beschwerden und möglicherweise zugrundeliegenden Herzrhythmusstörungen möglich war.
Nicht jedes Schnarchen ist krankhaft.
Wenn nächtliches Schnarchen jedoch mit Atemaussetzern - dem sogenannten Schlaf-Apnoe-Syndrom - kombiniert ist, können langfristig schwerwiegende Gesundheitsstörungen hervorgerufen werden wie Bluthochdruck, Herzrhythmusstörungen, Herzinsuffizienz, eine erhöhte Herzinfarkt- und Schlaganfallrate, vorzeitige Gefäßalterung.
Symptome eines Schlaf-Apnoesyndroms können übermäßige Müdigkeit schon am Morgen, allgemeine Leistungsminderung und Lustlosigkeit, Kopfschmerzen, Herzstolpern, Bluthochdruck und die Neigung zum Sekundenschlaf sein.
Das Schlaf-Apnoe-Syndrom läßt sich gut behandeln - z.B. mit einem CPAP-Beatmungsgerät - und damit den gefährlichen Folgerkrankungen vorbeugen.
Die Diagnose eines Schlaf-Apnoesyndroms läßt sich in einem Schlaflabor stellen. Ob ein Schnacher ein Kandidat für ein Schlaflabor ist, läßt sich mit einem Schlaf-Apnoe-Screeninggerät ermitteln. Dieses Aufzeichnungsgerät ist mit verschiedenen Sensoren ausgestattet, die man sich nach Anleitung vor dem Schlafengehen selber anlegt. Nach erfolgreicher Aufzeichung kann dann am nächsten Morgen in der Arzpraxis eine Auswertung vorgenommen werden.
Die Medi-Mouse ist ein neuartiges, computergestütztes, strahlungsfreies orthopädisches Diagnosesystem für Fehlstellungen und Fehlbelastungen der gesamten Wirbelsäulenapparates sowie der Beckenregion.
Die Medi-Mouse wird von Hand entlang der Wirbelsäule geführt. Beweglichkeit und Stellung jedes einzelnen Wirbelsäulensegmentes werden dokumentiert.
Ohne Einsatz von Röntgenstrahlen lassen sich graphisch aufbereitet die muskuloskelettalen Problemzonen definieren und eine entsprechend zielgerichtete Therapie zur Schmerzlinderung und Vorbeugung einleiten.
Mit dem NT-pro-BNP steht ein neuer kardialer Marker zur Herzinsuffizienz-Diagnostik zur Verfügung. Die Serum-BNP-Spiegel korrelieren mit linksventrikulärem Druck und Volumen und damit indirekt mit der linksventrikulären Funktion. Aufgrund des hohen negativ-prädiktiven Wertes ist der NT-pro-BNP-Wert besonders zum Ausschluss einer Herzinsuffizienz geeignet. Werte unter 125 µg/ml machen eine Herzinsuffizienz als Ursache einer Luftnotsymptomatik unwahrscheinlich. Werte über 125 µg/ml deuten auf das Vorhandensein oder die Entwicklung einer kardialen Dysfunktion hin, wobei hier zur Einschätzung des Schweregrades der Herzinsuffizienz insbesondere der Verlaufswert geeignet ist. NT-pro-BNP-Werte können auch bei anderen Störungen als bei Linksherzinsuffizienz erhöht sein, z. B. bei Vorhofflimmern, nach Herzinfarkt bei Rechtsherzbelastung und bei renaler Dysfunktion bei Hypertonus und Diabetes.
In den letzten Jahren wurden in zahlreichen Organsystemen Vitamin-D-Rezeptoren nachgewiesen, die die Bedeutung dieses Vitamins für weit mehr als die altbekannten Störungen im Knochenstoffwechsel nahelegen.
Vitamin-D-Mangel wird heutzutage in Verbindung gebracht mit:
Ein Vitamin-D-Mangel kann durch eine einfache Blutuntersuchung festgestellt werden und durch Einnahme von VitaminD-Präparaten in ausreichender Dosierung ausgeglichen werden; dabei ist aber auch auf eine Kontrolle des Calciumspiegels zu achten. Ein Ausgleich durch Nahrungsmittel alleine ist schwerlich möglich.
Vitamin D wird in den Unterhautfettzellen unter Sonneneinwirkung vom Körper selbst produziert. Ein Mangel insbesondere in den Wintermonaten ist bei der mitteleuropäischen Bevölkerung die Regel.
Verschiedene Fachgesellschaften empfehlen mittlerweile die Bestimmung der Pulswellenlaufgeschwindigkeit als ideales Screeningverfahren zur Bestimmung der Gefäßelastizität bzw. zum Nachweis einer gestörten Endothelfunktion der Gefäße. Risikofaktoren wir Bluthochdruck, Rauchen, Diabetes mellitus, Bewegungsmangel, Adipositas führen frühzeitig zum strukturellen Umbau der Gefäßwände, der als Ausdruck einer vorzeitigen Gefäßalterung zu verstehen ist (EVA, Early Vascular Aging). EVA beginnt oft schon in der Jugend und muß rechtzeitig erkannt werden, um entsprechende Maßnahmen zur Senkung des kardiovaskulären Risikos durch Lebenstiländerungen ( Rauchstopp, regelmäßige körperliches Training usw.) einleiten zu können. Nicht selten ist es aber auch der Einsatz entsprechender Medikamente z.B. zur Blutdruck- oder Cholesterinsenkung (ADAM, Aggressive Decrease of Atherosklerosis Modifiers) notwendig.
Ein etabliertes Verfahren, den Tonus des autonomen Nervensystems (ANS), d.h. das Zusammenspiel von Sympathikus (Anspannung) und Parasympathikus (Entspannung) zu messen, ist die Bestimmung der Herzratenvariabilität. Störungen im ANS können Folgen einer chronischen Streßbelastung sein und sind mit vielfältigen Erkrankungen unterschiedlicher Organe assoziiert. So weiß man, das chronische Streßbelastungen zur Ausprägung von Zivilisationskrankheiten wie Bluthochdruck oder Arterienverkalkung beitragen aber auch eine erhöhte Infektanfälligkeit oder eine Burnout-Symtomatik herbeiführen können. Gesundheit, Leistungsfähigkeit und Wohlbefinden eines Individuums hängen davon ab, auf neue Herausforderungen angemessen zu reagieren und eine entsprechende Entspannungfähigkeit zu behalten. Ob diese Fähigkeiten noch in ausreichendem Maß vorhanden sind bzw. welcher Teil des ANS unterrepräsentiert ist, läßt sich über die Bestimmung der Herzratenvariabilität messen und analysieren, so daß gezielte Maßnahmen zur Wiederherstellung einer gesunden Balance im ANS ergriffen werden könne.
Weiter Infos unter www.neurocor.de
© ZPL Lingen